Dor na frente do joelho? Pode NÃO ser o que você pensa (Condropatia Patelar)
Sentir dor na parte da frente do joelho é uma queixa comum, mas nem sempre a causa é óbvia. Muitas pessoas associam esse desconforto a lesões ligamentares ou desgaste generalizado da articulação, porém existe uma condição bastante frequente e, muitas vezes, subdiagnosticada: a condropatia patelar, também conhecida como condromalácia.
Neste artigo, você vai entender o que realmente está por trás dessa dor, quais são os principais fatores de risco e quando é o momento certo de procurar avaliação especializada.
O que é condropatia patelar?
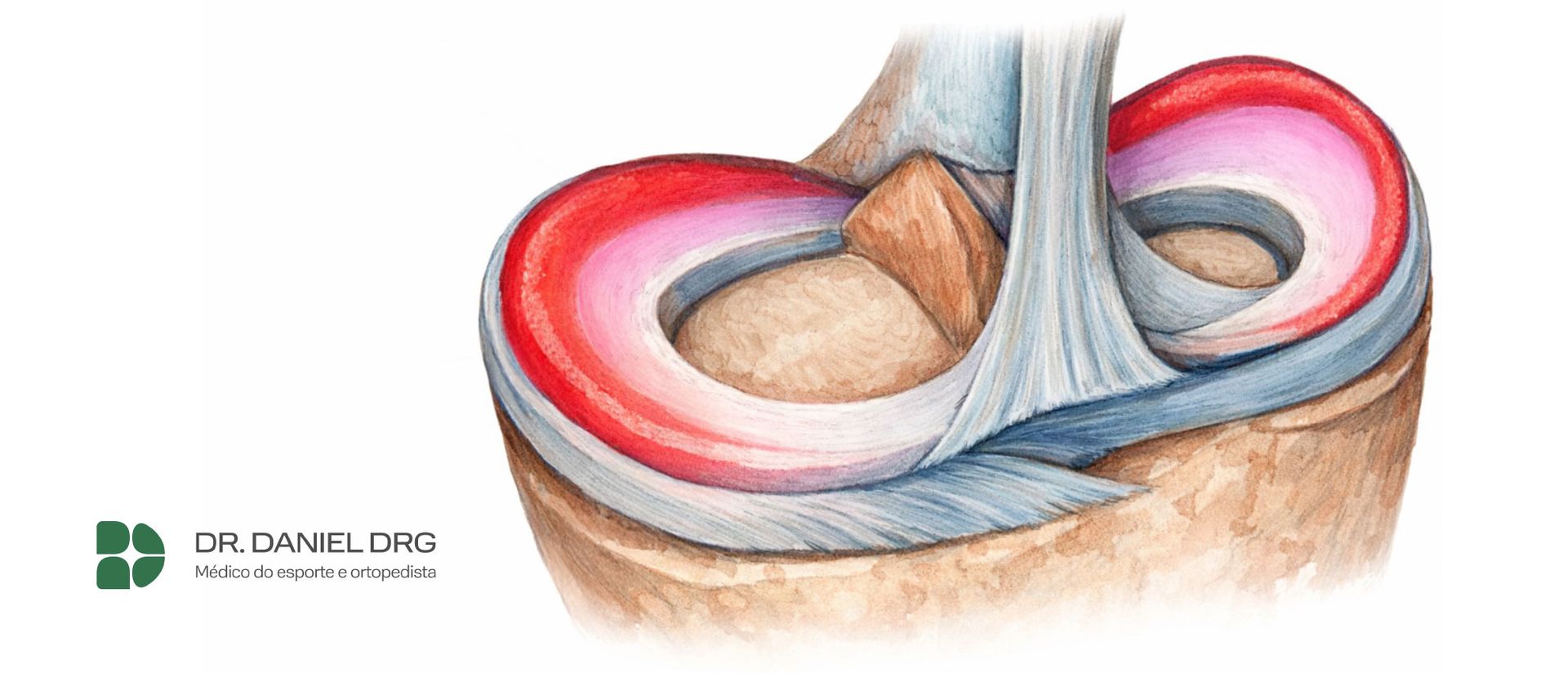
A condropatia patelar é uma alteração na cartilagem da patela, o osso localizado na frente do joelho. Essa cartilagem tem a função de permitir que o movimento ocorra de forma suave, sem atrito.
Quando há desgaste, amolecimento ou irregularidade nessa estrutura, o movimento passa a gerar dor, desconforto e, em alguns casos, limitação funcional.
Ao contrário do que muitos pensam, essa condição não está restrita a idosos ou pessoas sedentárias. Ela pode afetar diferentes perfis, inclusive jovens ativos.
Por que essa dor aparece?
A dor anterior no joelho associada à condropatia patelar costuma surgir de forma progressiva. Em alguns casos, começa como um incômodo leve ao subir escadas ou agachar, e pode evoluir para dor mais constante.
Os principais fatores envolvidos incluem:
- Microtraumas de repetição são uma das causas mais comuns. Atividades que exigem impacto frequente ou movimentos repetitivos do joelho aumentam o estresse sobre a cartilagem.
- A artrite também pode contribuir para o desgaste da articulação, principalmente em pacientes mais velhos.
Outro fator importante é o desalinhamento do aparelho extensor do joelho. Quando a patela não desliza corretamente sobre o fêmur, ocorre um aumento de atrito, favorecendo a degeneração da cartilagem.
A obesidade exerce um papel significativo. O excesso de peso aumenta a carga sobre o joelho, intensificando o desgaste articular ao longo do tempo.
Mais recentemente, observa-se também a influência do padrão de deposição de gordura nas coxas. Esse acúmulo pode aumentar a pressão na região, alterando a mecânica do joelho e favorecendo o desenvolvimento da condropatia patelar.
Quem tem mais risco de desenvolver?
Na prática clínica, existem dois principais grupos de pacientes em que a condropatia patelar é mais frequente.
O primeiro grupo inclui adolescentes e adultos jovens, principalmente mulheres que praticam esportes de alto impacto. Modalidades como vôlei, basquete, ballet e dança exigem movimentos repetitivos e carga elevada sobre o joelho, o que aumenta o risco de microtraumas.
Nesse perfil, fatores biomecânicos e hormonais também podem influenciar, contribuindo para maior prevalência no sexo feminino.
O segundo grupo envolve pacientes a partir dos 40 ou 50 anos. Nesse caso, a condição está mais associada ao processo natural de degeneração da articulação.
Diferente do grupo mais jovem, aqui não há predominância clara entre homens e mulheres. O desgaste ocorre de forma mais equilibrada entre os sexos.
Quais são os principais sintomas?
O sintoma mais característico é a dor na parte da frente do joelho, especialmente em situações como:
- Subir e descer escadas
- Agachar ou levantar
- Ficar muito tempo sentado com o joelho dobrado
- Praticar atividades físicas
Alguns pacientes também relatam sensação de crepitação, como um “areia” dentro do joelho, além de desconforto ao retomar o movimento após períodos de repouso.
É importante destacar que nem toda dor anterior no joelho é condropatia, mas esse diagnóstico deve sempre ser considerado.
O diagnóstico é simples?
O diagnóstico começa com uma boa avaliação clínica. A análise do histórico do paciente, associada ao exame físico, já traz indícios importantes.
Exames de imagem, como ressonância magnética, podem ser solicitados para confirmar o grau de comprometimento da cartilagem e orientar o tratamento.
Quanto mais precoce for a identificação, maiores são as oportunidades de controle da progressão.
Condropatia patelar tem tratamento?
Sim, e na maioria dos casos não envolve cirurgia.
O tratamento é baseado em estratégias que visam reduzir a sobrecarga na articulação, aliviar a dor e melhorar o alinhamento do joelho.
A reabilitação com fisioterapia é fundamental. O fortalecimento muscular, especialmente do quadríceps e da musculatura do quadril, ajuda a estabilizar a patela e melhorar a biomecânica do movimento.
A adequação das atividades físicas também faz parte do processo. Em alguns casos, é necessário reduzir temporariamente exercícios de alto impacto.
O controle do peso corporal é outro ponto essencial. Manter um peso adequado reduz significativamente a pressão sobre o joelho.
Em situações específicas, podem ser indicados recursos complementares, como medicações, infiltrações ou terapias regenerativas, sempre com avaliação individualizada.
Quando se preocupar com a dor no joelho?
Nem toda dor exige intervenção imediata, mas alguns sinais indicam a necessidade de avaliação com um especialista:
- Dor persistente por mais de algumas semanas
- Piora progressiva dos sintomas
- Limitação para atividades do dia a dia
- Sensação de instabilidade ou travamento
Ignorar esses sinais pode levar à progressão do quadro e maior comprometimento da articulação.
Dá para prevenir?
Sim, e esse é um dos pontos mais importantes.
A prevenção envolve cuidados simples, mas consistentes. Manter o fortalecimento muscular, evitar sobrecarga excessiva, corrigir padrões de movimento e controlar o peso corporal são estratégias fundamentais.
Além disso, observar o próprio corpo faz diferença. Dor não deve ser ignorada ou tratada como algo “normal”, principalmente quando se torna frequente.
Conclusão
A dor na frente do joelho pode ter diferentes causas, e a condropatia patelar é uma das mais comuns. Entender os fatores de risco e reconhecer os sinais precocemente permite um manejo mais eficaz e menos invasivo.
O acompanhamento com um especialista em ortopedia e medicina do esporte é essencial para um diagnóstico preciso e um plano de tratamento adequado.
Está com dor no joelho ou já recebeu alguma indicação de tratamento? Agende uma avaliação e entenda qual é a melhor abordagem para o seu caso.
Dr. Daniel DRG: Médico do esporte e Ortopedista
O Dr. Daniel DRG, médico do esporte e ortopedista, reforça a importância de incluir exercícios de resistência na rotina de todos, especialmente para aqueles que buscam manter uma boa saúde musculoesquelética. “Quero conscientizar nossa comunidade e atletas, a valorizar e cuidar da plena mobilidade do seu corpo, fortalecer conhecimentos e informações sobre a saúde musculoesquelética de tornozelos, joelhos, quadris, ombros, mãos, braços e coluna.”
Se você está em São José dos Campos e busca um profissional qualificado para cuidar da sua saúde, agende uma consulta com o Dr. Daniel DRG. Ele é referência em ortopedia e medicina do esporte, oferecendo uma abordagem personalizada e baseada em evidências científicas para cada paciente.
Lembre-se: a prática regular de exercícios físicos, aliada a uma alimentação equilibrada e hábitos de vida saudáveis, é fundamental para a prevenção de doenças e para uma vida longa e ativa. Então, não perca tempo, comece hoje mesmo e colha os benefícios de uma vida mais forte e saudável!
Entre em contato:
Telefone: (12) 3308-5450
WhatsApp: (12) 99657-0026
🎥 Quer entender melhor? Assista ao vídeo completo abaixo: